文/馬偕紀念醫院皮膚科主治醫師王研人
皮膚是人體面積最大的器官,也是自己能「看得到」的器官,因此皮膚癌是最容易早期發現的癌症。除了黑色素瘤、莫克細胞瘤及較侵襲性的鱗狀細胞癌外,絕大多數的皮膚癌主要以手術治療;化療、放射線治療則用於無法手術的患者,或是高風險的腫瘤術後輔助治療。馬偕皮膚癌治療團隊核心成員包括:皮膚科、整形外科、放射線腫瘤科、血液腫瘤科、皮膚病理科醫師以及癌症個管師,提供病人最周全完善的照顧及追蹤。
臺灣一年約3萬個病例,基底細胞癌為最常見的皮膚癌
基底細胞癌占所有人類癌症的25%,成因多與PTCH1或p53基因突變及患者假日喜歡戶外活動,而有間歇性紫外線照射相關,因此發生在臉部占了約85%、軀幹約10%。
值得注意的是,根據近26年於馬偕醫院切片診斷的基底細胞癌,發現近2000例中有33例位於生殖器部位,約占1.8%,可見基底細胞癌中p53基因突變並不完全為紫外線造成的癌化。亞洲人的基底細胞癌約八成都帶有色素,臨床上看起來腫瘤也較黑。
長期紫外線照射易引發鱗狀細胞癌
發生原因主要包括器官移植病患接受免疫抑制治療、務農者長期紫外線照射、人類乳突病毒感染者、p53基因突變及幼時飲用地下水造成慢性長期砷暴露。
若鱗狀細胞癌大於2cm、腫瘤厚度超過2mm,病理報告顯示為低度分化腫瘤或有神經侵犯,或腫瘤位置在唇/耳,歸類為高風險鱗狀細胞癌,要考量淋巴結轉移風險,建議接受電腦斷層檢查。
鱗狀細胞癌及基底細胞癌治療方式主要為手術
針對高風險的基底細胞癌,如腫瘤大於2cm,或是長於俗稱H zone位置:眼、耳、鼻、唇及其周圍,或因病人本身免疫不佳,從燙傷、慢性傷口長出來的基底細胞癌等,建議以莫氏顯微手術(Mohs Micrographic surgery)處理,其特色為運用水平切片方式,可完整看到周圍及底部的腫瘤邊界,達到最高腫瘤清除率,且保留最多正常組織,這對顏面及生殖器部位尤其重要。而傳統廣泛切除則是運用垂直切片,只能檢查到小於1%的腫瘤邊界,較易產生偽陰性,也可能造成未來的復發。
表淺型基底細胞癌及鱗狀細胞癌原位癌可考慮使用外用免疫調節藥膏如 Imiquimod(樂得美),但需要較長的治療時間。
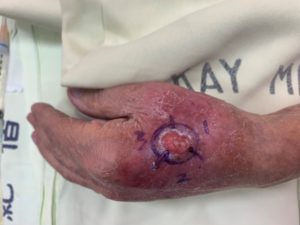
黑色素瘤(melanoma)為高復發易轉移的皮膚癌
臺灣每年約有250個左右病例,90%位於皮膚,其餘可能長於鼻、口腔、陰道及陰莖黏膜,而皮膚中最常見為足底(包括指/趾甲)約六成。
黑色素原位癌及一期及二期黑色素癌主要治療方式仍為手術,自1989年起莫氏手術逐漸被重視,包括外國人較常見的臉部、軀幹黑色素瘤與亞洲人較常見的足底黑色素瘤,莫氏手術顯示有較低局部腫瘤復發率。腫瘤厚度超過1mm的患者建議加上前哨淋巴結檢查。除了原位癌外,一般建議黑色素瘤患者進一步接受電腦斷層或正子檢查,以確立期別及術後追蹤是否有全身性轉移至少五至十年。原位癌病人術後三至五年建議定期返診檢查是否有局部皮膚復發。
已有淋巴轉移的第三期及全身性轉移的第四期患者,針對有BRAF基因突變的黑色素瘤可加上標靶藥物,無突變的可以免疫藥物輔助治療。標靶藥物反應率高效果快,且副作用低(主要為發燒),但使用一至兩年之後常會產生抗藥性。根據統計,臺灣黑色素腫瘤有BRAF突變僅約14.3%。而免疫治療的副作用中最常見為內分泌器官發炎,效果好的病人通常可以維持一段無復發時間及較好生活品質。
腫瘤厚度淺的惡性指/趾甲腫瘤可用功能性手術,不需截肢
最常見的惡性指/趾甲腫瘤為鱗狀細胞癌及甲下黑色素癌。原位癌及較淺的黑色素瘤,若腫瘤厚度小於0.7mm,可用功能性手術去除整個指甲本體(含甲母),保留手指/腳趾不用截肢。保留拇指及大腳趾對病人的功能及美觀有很大的幫助,且術後復發率跟截肢相當。
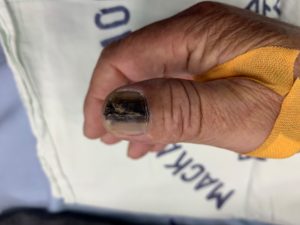
所有的皮膚癌手術中,手拇指及大腳趾的黑色素癌手術,雖然傷口大小並非最大,但因術後骨頭暴露及神經密集,其術後疼痛程度較明顯,近年傷口照護及止痛方式已改善,如先用人工真皮覆蓋傷口兩至三週,待傷口床的肉芽組織長好再做全層植皮覆蓋。◎